Protesi di Ginocchio: Totale o Monocompartimentale?
Introduzione
La chirurgia protesica del ginocchio è una procedura oramai diffusa in tutto il mondo. Solo in Italia ogni anno vengono eseguite decine di migliaia di protesi di ginocchio sia totali che monocompartimentali, e questi numeri sono destinati a crescere ulteriormente con l’aumentare dell’età media della popolazione. La chirurgia protesica o sostitutiva del ginocchio si rende necessaria quando una condizione patologica ha determinato la totale o parziale distruzione dell’articolazione, con conseguente dolore, limitazione funzionale, zoppia e assoluta necessità da parte del paziente ad utilizzare almeno un bastone o altri ausili.
La condizione patologica che più comunemente rende necessario l’impianto di una protesi di ginocchio è sicuramente l’artrosi, cioè la degenerazione progressiva cronica, fino al totale consumo, della cartilagine articolare. L’artrosi è una malattia molto diffusa, ovviamente più frequente nell’età anziana, ma in seguito a particolari circostanze quali traumi, lesione legamentose o lesioni cartilaginee non trattate può presentarsi anche in pazienti più giovani. Altre condizioni che possono rendere necessario l’impianto di una protesi di ginocchio sono la necrosi avascolare dell’osso detta anche osteonecrosi (soprattutto dei condili femorali), fratture articolari, lesioni inveterate dei legamenti (soprattutto del crociato anteriore), infezioni, disturbi metabolici, malattie reumatiche croniche.
Il ginocchio viene modernamente suddiviso in tre compartimenti: femoro-tibiale interno, femoro-tibiale esterno e femoro-rotuleo. Quando il processo patologico, ad esempio l’artrosi, colpisce contemporaneamente tutti e tre questi distretti allora si rende necessario sostituire tutti e tre i compartimenti del ginocchio grazie all’impianto dunque di una protesi totale detta anche protesi tricompartimentale. Ovviamente la protesi totale finisce col sostituire anche uno (l’anteriore) o entrambi i legamenti crociati, anch’essi gioco forza danneggiati dal processo patologico. Molto spesso invece il processo patologico, l’artrosi o ad esempio l’osteonecrosi, colpisce uno solo dei compartimenti del ginocchio, lasciando intatti i restanti due compartimenti e i legamenti crociati. In questi casi, che sono molto più frequenti di quanto si pensi, basta sostituire soltanto il compartimento danneggiato grazie all’impianto di una protesi monocompartimentale appunto, un intervento notevolmente meno invasivo di una protesi totale, molto più rapido e con una ripresa postoperatoria rapidissima grazie anche al mantenimento della cinematica naturale del ginocchio in cui gran parte dell’osso sano e tutti i legamenti sono lasciati intatti e non sostituiti dall’impianto protesico.
Protesi totale di ginocchio
La protesi totale di ginocchio (insieme alla protesi d’anca) rappresenta uno degli interventi più frequentemente eseguiti in chirurgia ortopedica. Grazie all’utilizzo di materiali sempre più resistenti e a disegni protesici sempre più anatomici, le protesi totali di ginocchio hanno raggiunto tassi di sopravvivenza ad almeno 20 anni in più del 90% delle casistiche. Questi dati sono certamente destinati a migliorare ulteriormente visto come detto l’introduzione ogni anno di protesi sempre più moderne e impiantate con strumentari sempre più avanzati (anche grazie all’utilizzo in sala operatoria di computer e robot che possono guidare l’intervento chirurgico rendendolo ancora più preciso).
Allo stesso modo, con l’ausilio di pratiche anestesiologiche sempre più avanzate eseguite sia prima che durante che dopo l’intervento, dirette primariamente al controllo del dolore postoperatorio, il paziente operato di protesi totale di ginocchio viene messo in piedi il giorno stesso dell’intervento con notevole riduzione del dolore, e dimesso già in seconda giornata postoperatoria (tecnica del “fast track”). L’intervento di protesi totale di ginocchio viene eseguito in anestesia loco-regionale (o anche generale se il paziente lo preferisce), dura meno di un’ora e grazie anche all’utilizzo di moderni dispositivi antiemorragici utilizzati durante l’intervento, non richiede più (se non in casi davvero eccezionali) trasfusioni di sangue nel postoperatorio. Per tutti questi motivi, la rieducazione postoperatoria è molto rapida e dopo 15-20 giorni il paziente può abbandonare le stampelle e riprendere una vita quotidiana normale e autonoma.
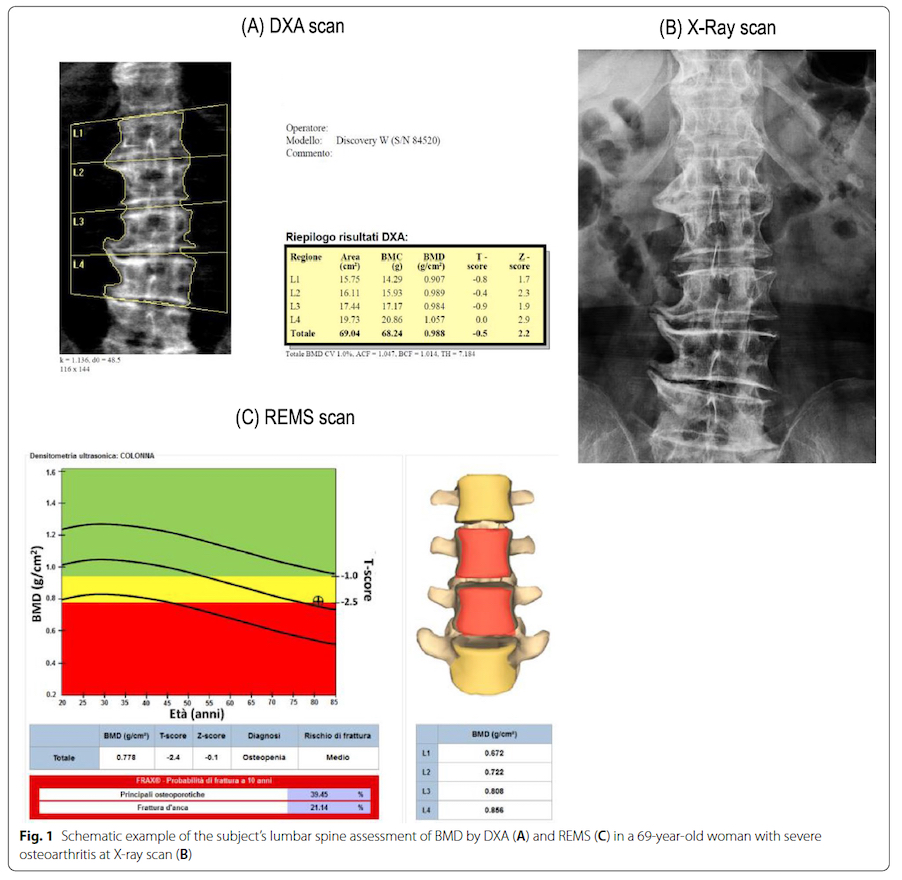
Come detto, l’intervento di protesi totale di ginocchio si rende necessario quando la condizione patologica, spesso l’artrosi, causa il consumo della cartilagine di tutti i compartimenti del ginocchio. Nella Figura 1 si nota chiaramente come l’artrosi ed il consumo quasi totale della cartilagine coinvolgono sia i compartimenti femoro-tibiali interno e esterno (Figura 1a) che il compartimento femoro-rotuleo (Figura 1b), con le ossa femore e tibia che praticamente vengono in contatto causando attrito con conseguente grave dolore e limitazione funzionale per il paziente. In questi casi quindi è necessario sostituire tutti e tre i compartimenti con l’utilizzo di una protesi totale di ginocchio (Figura 2a e Figura 2b).
Protesi monocompartimentale di ginocchio
Quando il processo patologico coinvolge solo uno dei tre compartimenti, è possibile impiantare una protesi monocompartimentale, preservando come detto tutto il resto del ginocchio (osso e legamenti), ed effettuando un intervento quindi che è ancora più rapido e “leggero” per il paziente e per il chirurgo. Anche le protesi monocompartimentali moderne ormai hanno raggiunto tassi di sopravvivenza a 20 anni in più del 90% delle casistiche tale per cui non sono e non devono assolutamente essere viste come “protesi di passaggio” in attesa della protesi totale. Nel paziente adatto e con le giuste indicazioni la protesi monocompartimentale può rappresentare la soluzione definitiva, soprattutto per il paziente giovane dove impiantare una protesi totale potrebbe essere un’esagerazione terapeutica, ma anche per il paziente molto anziano magari con problematiche internistiche importanti (cardiopatie, diabete, insufficienza renale, ecc.) in cui la protesi monocompartimentale rappresenta un intervento molto meno invasivo e con un tasso di morbidità ancora più basso rispetto alla protesi totale. Senza dimenticare il fatto che, anche dopo 20 anni per esempio, è molto più facile revisionare una protesi monocompartimentale rispetto ad una protesi totale: una protesi monocompartimentale, quando necessario, può essere tranquillamente sostituita da una protesi totale.
La protesi monocompartimentale come detto è un intervento più rapido e meno invasivo rispetto alla protesi totale. Dura circa mezz’ora, non richiede mai trasfusioni di sangue nel postoperatorio e può anch’esso eseguito in anestesia loco-regionale. Consente al paziente di essere messo in piedi e camminare il giorno stesso dell’intervento e di essere dimesso il giorno dopo, già in prima giornata postoperatoria. L’incisione chirurgica è ancora più piccola rispetto a quella necessaria nella protesi totale, con un dolore postoperatorio che è notevolmente inferiore.
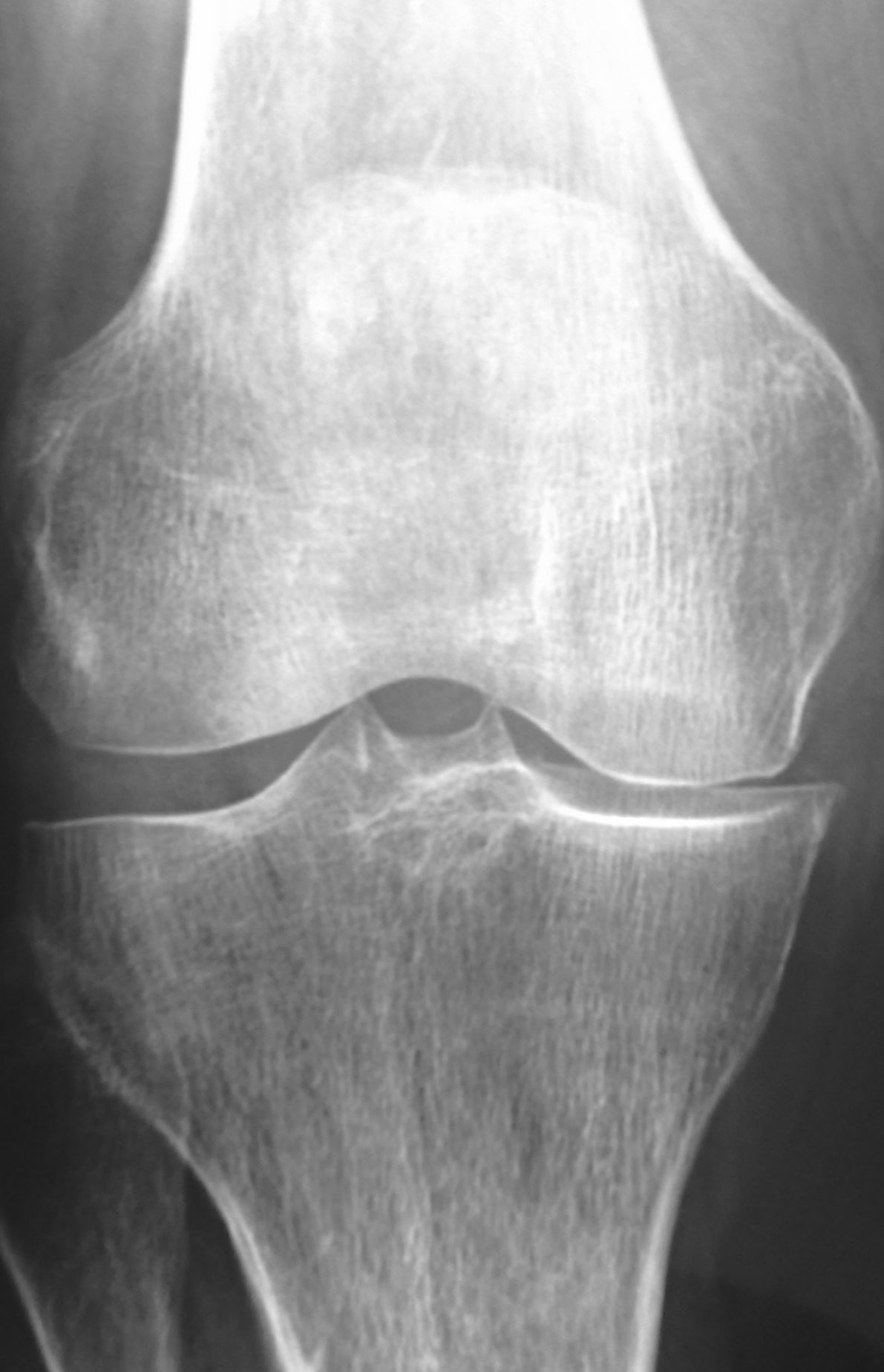
Come detto, affinché si possa impiantare una protesi monocompartimentale è necessario che il processo patologico colpisca un solo compartimento del ginocchio, con integrità dei rimanenti compartimenti e dei legamenti crociati che come tale vengono “salvati” durante l’intervento. Le condizioni patologiche che più comunemente rendono necessario l’impianto di una protesi monocompartimentale sono l’artrosi e l’osteonecrosi del condilo femorale, soprattutto del compartimento femoro-tibiale interno. Nella Figura 3 si nota chiaramente come l’artrosi ed il consumo della cartilagine coinvolgono solo il compartimento femoro-tibiale interno con le ossa “che si toccano” solo in quel distretto. Nella Figura 4 invece si apprezza come l’osteonecrosi del condilo femorale interno abbia causato una grave compromissione del compartimento femoro-tibiale interno, con distruzione del profilo articolare. Ebbene, in entrambi questi casi una protesi totale risulterebbe eccessiva, mentre la protesi monocompartimentale consente di risolvere il problema andando a sostituire soltanto il compartimento danneggiato con un intervento mini-invasivo, lasciando integri come detto i restanti compartimenti e anche tutti i legamenti del ginocchio (Figura 5). Ovviamente, oltre ai compartimenti femoro-tibiali, è possibile anche sostituire soltanto il compartimento femoro-rotuleo qualora il processo patologico coinvolga solo la rotula con una protesi monocompartimentale femoro-rotulea (Figura 6).
Conclusioni
Gli interventi di protesi di ginocchio (totale e monocompartimentale) vengono eseguiti quotidianamente nelle cliniche ortopediche con tecniche sempre meno-invasive, materiali sempre più resistenti e duraturi e strumentari sempre più avanzati e precisi. Ad oggi, il paziente operato di protesi di ginocchio cammina il giorno stesso dell’intervento, con notevole controllo e riduzione del dolore postoperatorio, e viene dimesso in prima o seconda giornata postoperatoria (fast track). Un’attenta e accurata valutazione clinica e radiografica del paziente consente al chirurgo ortopedico di scegliere la migliore protesi per ogni singolo paziente, totale o monocompartimentale, uomo o donna, anche in base alle sue esigenze funzionali e alle sue attività quotidiane, lavorative e sportive.
Prenota on line una visita ortopedica sull’argomento.
Dott. Michele Vasso
Specialista in Ortopedia
GMF Medical Center, Viale Somalia 33A, 00199 Roma
Per ulteriori info o prenotazioni: 0686391386 o 3337831426